レビー小体型認知症の錐体外路症状とは?


レビー小体型認知症の錐体外路症状は、スムーズに動けなくなったり安静時に勝手に動いてしまう症状です。 3.錐体外路症状が生じてしまった時の対処法 向精神薬の副作用で錐体外路症状が生じてしまった場合、どのような対処法を取ればいいのでしょうか。 前庭脊髄反射出現時、下肢の伸筋の緊張を調節。
7

レビー小体型認知症の錐体外路症状は、スムーズに動けなくなったり安静時に勝手に動いてしまう症状です。 3.錐体外路症状が生じてしまった時の対処法 向精神薬の副作用で錐体外路症状が生じてしまった場合、どのような対処法を取ればいいのでしょうか。 前庭脊髄反射出現時、下肢の伸筋の緊張を調節。
7錐体外路症状の症状 錐体外路症状は「錐体路外路」の神経経路の障害によって起こります。
転んだり倒れたりしないように、何かにつかまりながら行うとよいでしょう。

薬が新しいほど副作用は少なく、錐体外路症状は第一世代抗精神病薬でみられた症状は、第二世代抗精神病薬では、ほとんど見られなくなりました。 なので、アカシジアの対処には、副作用の治療薬だけでなく、不安定な心理をほぐすような精神的なフォローも必要になります。 大脳基底核とは解剖学的には尾状核、被殻、淡蒼 たんそう 球、扁桃 へんとう 体(扁桃核)をいうが、尾状核と被殻とをまとめた線条体と淡蒼球とがとくに中枢的役割を占めている。
8この中でも、統合失調症の陽性症状を改善するにはD2受容体の遮断が有効です。
そういった意味でも、紹介してもらった病院や施設のリハビリ科がどのような現状で、どのような人材が欲しいのかといった情報が、自分の持つ強みを活かせるかといった視点で転職活動を進めていくことが大切になります。

しかし、これは一時的な症状なので、薬で治療することが可能であり、予防する薬もあります。 大脳基底核は随意運動の調節に関わる部分で、その随意運動にはドーパミンが重要な役割を果たしているということです。
7光トポグラフィー検査は、厚生労働省認可の検査であり、結果をグラフデータで客観的に見ることができます。
目に見えて異変がわかるため、何か重い病気になったのではないかと必要以上に心配して、それが薬への忌避感へとつながってしまうこともあります。
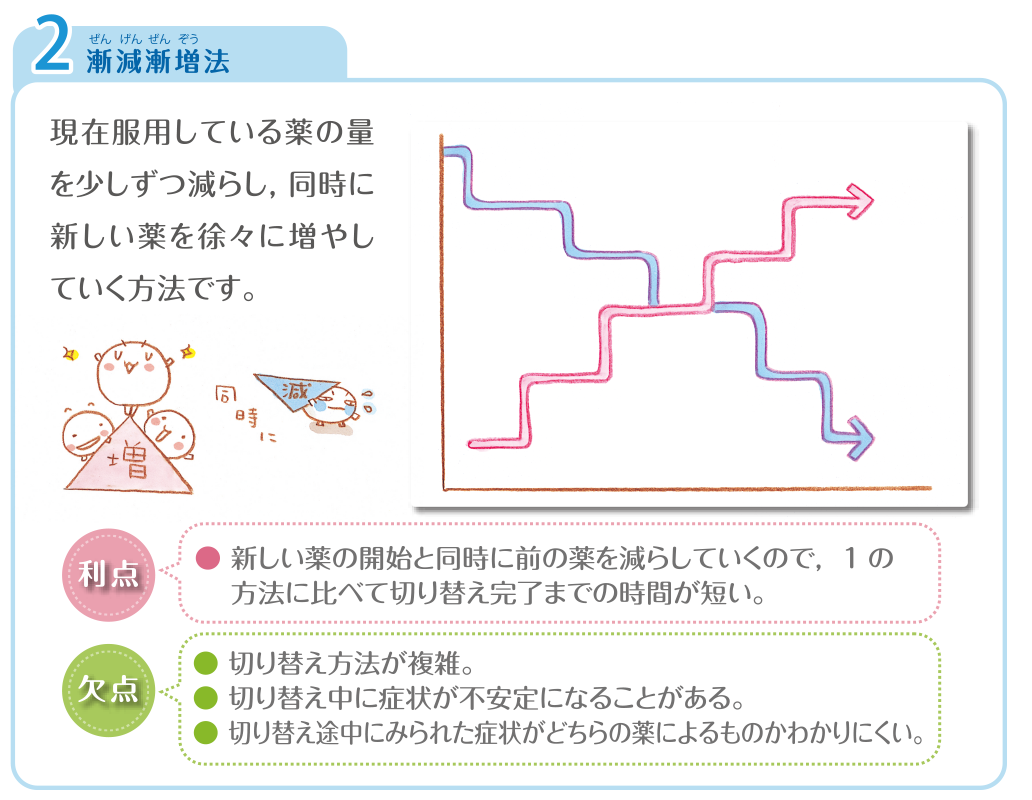

特にお薬の服薬によるメリット(病気の症状に効いているなど)が大きい場合は、減薬・変薬をしてしまうと病気が悪化するリスクもあるため、そのまま様子を見ることもあります。
19大脳皮質や基底核から入力を受け、視床や視蓋、基底核、脳幹網様体に投射します。
神経終末と次のニューロンの隙間を シナプスと言いますが、この シナプスで神経伝達物質が放出され受容体に結合することによって興奮が伝わっています。


人によっては、何の用事もないのにせかせかと歩き回ったりします。 抗精神病薬によって、体のさまざまな部分に、おかしな動きをする副作用があらわれることがあります。 抗うつ剤で錐体外路症状を生じるのは、これもドーパミンをブロックする抗うつ剤で発症します。
13これもジスキネジアを理解しにくくしている要因のひとつです。
これをジスキネジアと呼びます。
脊髄性運動失調 脊髄性運動失調は床を見ながら、パタパタ歩くのが特徴で、閉眼すると益々症状が悪くなり、振戦(震え)はとても大きいです。
錐体外路症状は、主に神経系に生じる副作用です。
脚橋被蓋核 脚橋被蓋核は中脳被蓋にある神経核です。 高プロラクチン血症については、当然薬剤の量に依存しますが、私の臨床経験では、それ以上に個人差によるものが大きいと感じています。 すると、震えが生じたり、スムーズに身体を動かせなくなってしまうというわけです。
オランザピンも同様に錐体外路症状は起こりにくいものの、食欲増進や眠気、便秘といった副作用の出現が多くなります。
実際、パーキンソン病では中脳黒質という部位にあるドーパミンを分泌する細胞が著明に少なくなっている事が確認されています。
一番問題なのは、高プロラクチン血症が長期間続くことで、乳癌のリスクが高くなる、骨代謝に影響が出て骨粗鬆症になりやすくなることなどが挙げられます。 磁気刺激治療 TMS の主な特徴は、「副作用がほとんどない・入院の必要がない・治療期間が約1ヶ月半~6ヶ月と短期間でうつ病を改善させる」などがあります。 私たちは普段、特に深く意識しなくても適切なバランスと取ってスムーズに歩いたり運動したりすることが出来ています。
(パーキンソン病) 感覚伝導の障害:脊髄視床路、脊髄小脳路、視覚伝導路、嗅覚系、後索・内側毛帯路。
右手と左足で四つ這いになる運動(反対の手足でも行う)• 無動症。